良性胆囊疾病是很常见并且经常需要手术治疗的一类疾病。目前,胆囊切除最常用的微创技术有两种:机器人辅助胆囊切除术(robotic-assisted cholecystectomy,RAC)和传统腹腔镜胆囊切除术(traditional laparoscopic cholecystectomy,TLC)。自从Erich Muhe 于1985年在德国做完第一台腹腔镜胆囊切除术后,TLC就引起了人们的关注[1]。相比开放胆囊切除术,TLC损伤小、术后恢复快,成为大部分国家最常用的手术之一[2-3]。然而,TLC也有一些缺陷所在,例如:腹腔镜的镜头不稳定、二维视野、手术器械僵硬、自由度小,这在一定程度上增加了手术难度[4]。正是这些不足给机器人手术带来潜在的优势。
机器人系统的引入是一种更加微创的手术方法[5]。RAC具有很多优势,包括良好的手眼协调,手臂无颤抖,更高的精准度,三维视野以及活动范围广泛等[6-7]。此外,Heemskerk等 [8]报道外科医生使用机器人辅助技术可以降低术中精神紧张度,这无疑对外科医生的健康有潜在的益处。但是,作为一种新兴的技术,机器人手术系统仍有许多问题没有得到解决,如手术时间较长、触觉反馈消失、安装过程复杂、费用高昂等[2, 9]。
虽然有1篇关于对比RAC和TLC短期疗效的Meta分析[10]已发表,但是该研究纳入13篇研究,其中仅有1篇随机对照试验[11]。这样一来,由于研究较少和偏倚风险的存在,其检验效能不足、对结果的解释可能不够全面。为了克服这些局限性,我们进行了更加全面的检索和筛查,纳入了更多的随机对照研究(randomized controlled trials,RCT)和非随机对照研究(non-randomized controlled studies,NRCS)来增强证据的可靠性。本研究旨在对RAC和TLC的有效性和安全性进行详细的Meta分析,为临床选择提供决策依据。
1 资料与方法
1.1 检索策略
计算机检索Pubmed、Cochrane Library(2018年3期)、EMbase、CBM、CNKI、万方等数据库搜索关于比较RAC与TLC的疗效的RCT和NRCS,检索年限为各数据库建库至2018年3月。中文检索词包括:机器人、达芬奇、机器人辅助、胆囊切除术、腹腔镜胆囊切除术;英文检索词包括:Robotic、da Vinci、Telerobotic、Robotic-Assisted Surgery、Cholecystectomy、Laparoscope、Coelioscope、Peritoneoscope。所有检索采取主题词和自由词相结合方式进行检索。
1.2 纳入与排除标准
1.2.1 纳入标准 ⑴ 行RAC和TLC比较的研究,其性别、年龄、种族、国籍不限;⑵ 至少包括1个与研究相关的结局指标;⑶ 所有病例均无其他腹部手术史;⑷ 对同一单位或重复发表的文献,仅纳入近期发表或质量较高的研究。
1.2.2 排除标准 ⑴ 恶性胆囊疾病;⑵ 非原始研究;⑶ NRCS的NOS量表质量评分<6的研究;⑷ 没有原始数据可供提取;⑸ 审查、信、会议等研究。
1.3 资料提取及质量评价
由2名研究员独立筛选文献、提取资料并交叉核对,若遇分歧,则讨论解决或与第三方讨论解决。资料提取内容主要包括:⑴ 纳入研究的一般资料,包括作者、发表年份、国家、样本量、研究类型、患者的年龄、性别及体重指数(BMI)、手术指征;⑵ 主要结局指标:术中中转开腹率、术中并发症、术后并发症;⑶ 次要结局指标:手术时间、术中失血量、住院天数、30 d再入院率、切口疝发生率。纳入RCT的偏倚风险采用Cochrane手册里对RCT的偏倚风险评价工具进行评估[12];对于NRCS的偏倚风险,采用NOS量表(Newcastle-Ottawa Scale)进行评估[13]。
1.4 统计学处理
采用RevMan 5.3软件进行Meta分析。计量资料采用均数差(mean difference,MD)为效应分析统计量,计数资料采用相对危险度(risk ratio,RR)为效应分析统计量,各效应量均给出其点估计值和95% CI。通过χ2检验对纳入研究进行异质性检验,同时结合I2值定量判断异质性的大小。若各研究结果间无明显异质性(P>0.1,I2≤50%),则采用固定效应模型(fixed effects model)进行Meta分析;反之若各研究结果间存在异质性(P≤0.1,I2>50%),分析异质性来源,进行亚组分析及敏感性分析判别,如果异质性仍存在则采用随机效应模型(random effects model)进行Meta分析。对于研究数量≥10的结局指标,其发表偏倚采用Egger's检验进行分析。
2 结 果
2.1 纳入文献情况
初步检索文献2 389篇,通过阅读题目、摘要、全文及查重后共筛查出26篇[2, 5, 9, 11, 14-35],其中5篇为RCT,21篇为NRCS(3篇为前瞻性,5篇为回顾性研究),共4 004例患者,其中RAC组1 833例,TLC组2 171例。文献筛选流程见图1,纳入研究的基本特征见表1,质量评价结果分别见表2-3。
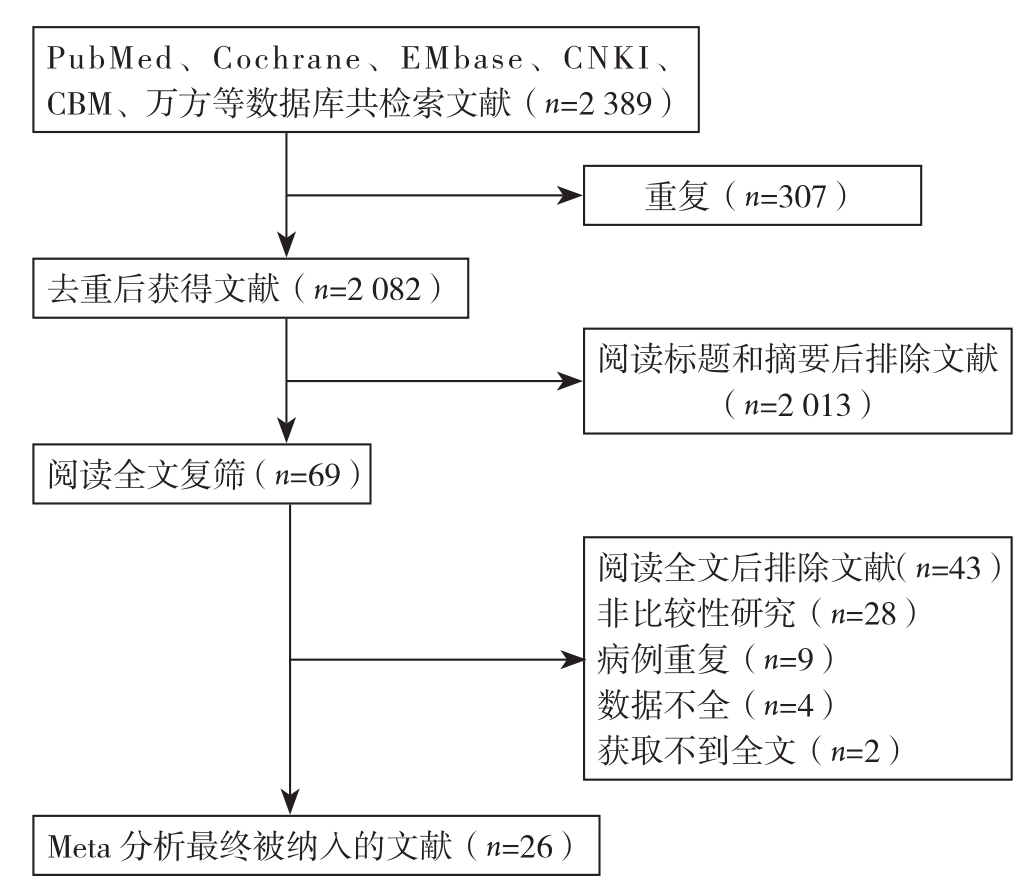
图 1 文献筛选流程图
Figure 1 Literature screening process
表1 纳入研究的基本特征
Table1 Characteristicsofincludedstudies
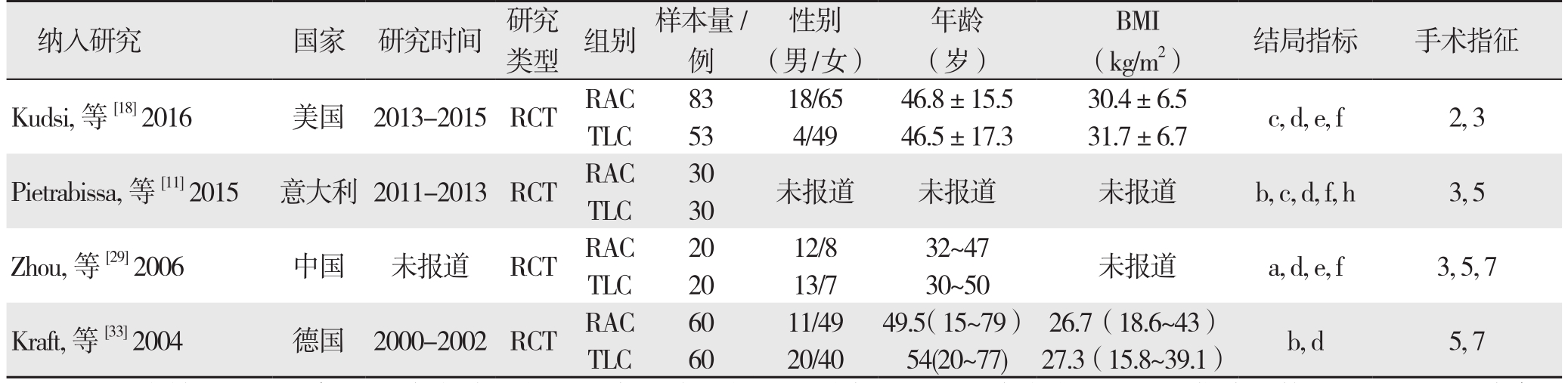
注:a:中转开腹发生率;b:术中并发症;c:术后并发症;d:手术时间;e:术中失血量;f:住院天数;g:30 d再入院率;h:切口疝发生率1:急性胆囊炎;2:慢性胆囊炎;3:症状性胆石病;4:胆道运动障碍;5:胆囊息肉;6:胆汁性胰腺炎;7:胆囊结石合并胆囊炎;8:胆管炎;9:胆囊结石;10:胆囊纤维化;11:胆囊积水;12:胆囊炎合并胰腺炎;13:胆囊绞痛
Note: a: Open conversion rate; b: Intraoperative complications; c: Postoperative complications; d: Operative time; e: Intraoperative blood loss;f: Length of hospital stay; g: 30 d readmission rate; h: Incidence ofincisional hernia1: Acute cholecystitis; 2: Chronic cholecystitis; 3: Symptomatic chololithiasis; 4: Biliary dyskinesia; 5: Gallbladder polyps; 6: Biliary pancreatitis; 7: Gallstones with concomitant common bile duct stones;8: Cholangitis; 9: Gallstones; 10: Gallbladder fibrosis; 11: Hydrops of gallbladder; 12: Cholecystitis with concomitant pancreatitis; 13: Biliary colic
纳入研究 国家 研究时间 研究类型 组别 样本量/例性别(男/女)年龄(岁)BMI(kg/m2) 结局指标 手术指征Kudsi,等[18] 2016 美国 2013-2015 RCT RAC 83 18/65 46.8±15.5 30.4±6.5 c, d, e, f 2, 3 TLC 53 4/49 46.5±17.3 31.7±6.7 Pietrabissa,等[11] 2015 意大利 2011-2013 RCT RAC 30 未报道 未报道 未报道 b, c, d, f, h 3, 5 TLC 30 Zhou,等[29] 2006 中国 未报道 RCT RAC 20 12/8 32~47 未报道 a, d, e, f 3, 5, 7 TLC 20 13/7 30~50 Kraft,等[33] 2004 德国 2000-2002 RCT RAC 60 11/49 49.5(15~79) 26.7(18.6~43) b, d 5, 7 TLC 60 20/40 54(20~77) 27.3(15.8~39.1)
表1 纳入研究的基本特征(续)
Table1 Characteristicsofincludedstudies (continued)
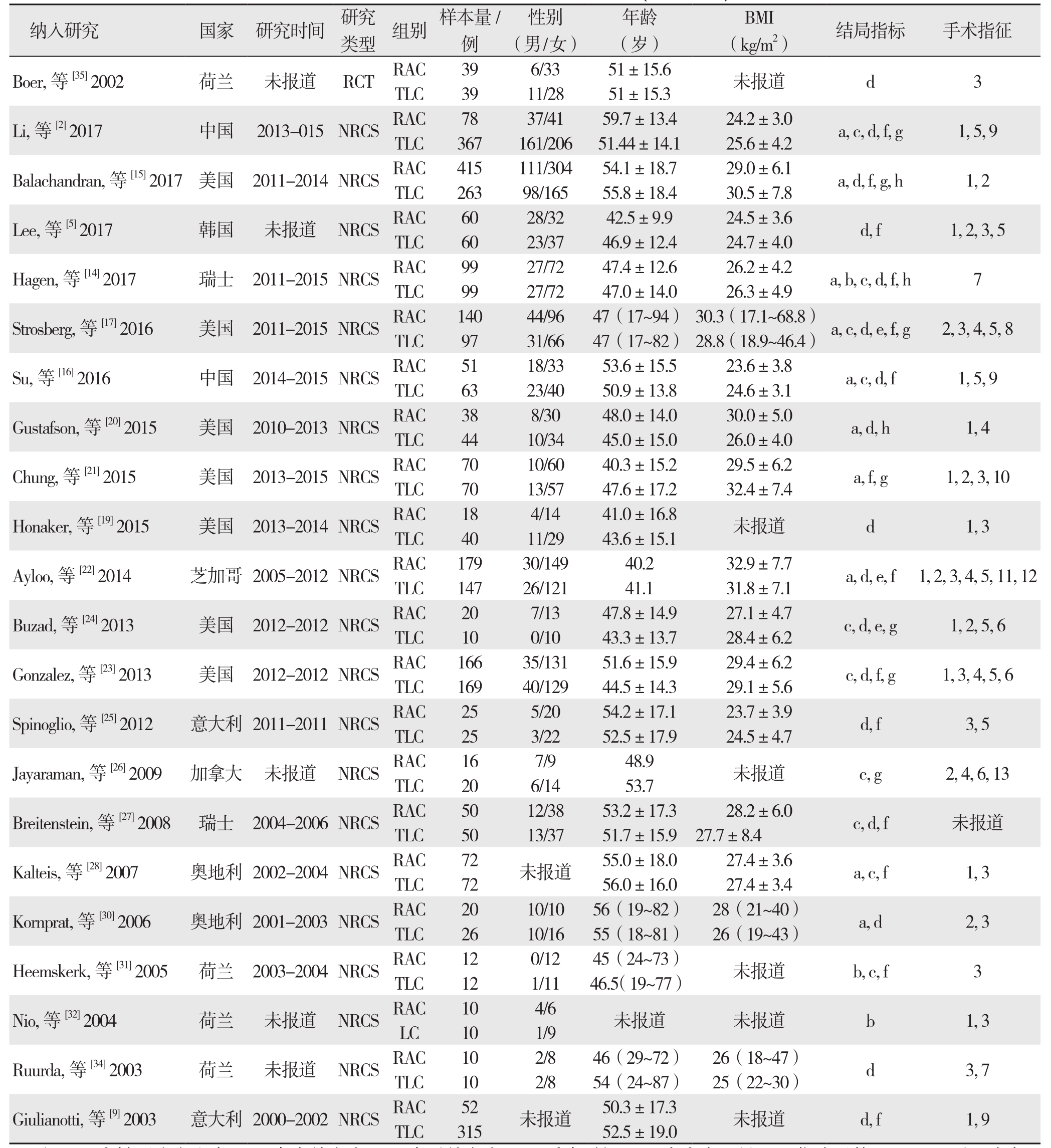
注:a:中转开腹发生率;b:术中并发症;c:术后并发症;d:手术时间;e:术中失血量;f:住院天数;g:30 d再入院率;h:切口疝发生率1:急性胆囊炎;2:慢性胆囊炎;3:症状性胆石病;4:胆道运动障碍;5:胆囊息肉;6:胆汁性胰腺炎;7:胆囊结石合并胆囊炎;8:胆管炎;9:胆囊结石;10:胆囊纤维化;11:胆囊积水;12:胆囊炎合并胰腺炎;13:胆囊绞痛
Note: a: Open conversion rate; b: Intraoperative complications; c: Postoperative complications; d: Operative time; e: Intraoperative blood loss;f: Length of hospital stay; g: 30 d readmission rate; h: Incidence ofincisional hernia1: Acute cholecystitis; 2: Chronic cholecystitis; 3: Symptomatic chololithiasis; 4: Biliary dyskinesia; 5: Gallbladder polyps; 6: Biliary pancreatitis; 7: Gallstones with concomitant common bile duct stones;8: Cholangitis; 9: Gallstones; 10: Gallbladder fibrosis; 11: Hydrops of gallbladder; 12: Cholecystitis with concomitant pancreatitis; 13: Biliary colic
纳入研究 国家 研究时间 研究类型 组别 样本量/例性别(男/女)年龄(岁)BMI(kg/m2) 结局指标 手术指征Boer,等[35] 2002 荷兰 未报道 RCT RAC 39 6/33 51±15.6 未报道 d 3 TLC 39 11/28 51±15.3 Li,等[2] 2017 中国 2013-015NRCSRAC 78 37/41 59.7±13.4 24.2±3.0 a, c, d, f, g 1, 5, 9 TLC 367 161/206 51.44±14.1 25.6±4.2 Balachandran,等[15] 2017 美国 2011-2014NRCSRAC 415 111/304 54.1±18.7 29.0±6.1 a, d, f, g, h 1, 2 TLC 263 98/165 55.8±18.4 30.5±7.8 Lee,等[5] 2017 韩国 未报道 NRCSRAC 60 28/32 42.5±9.9 24.5±3.6 d, f 1, 2, 3, 5 TLC 60 23/37 46.9±12.4 24.7±4.0 Hagen,等[14] 2017 瑞士 2011-2015NRCSRAC 99 27/72 47.4±12.6 26.2±4.2 a, b, c, d, f, h 7 TLC 99 27/72 47.0±14.0 26.3±4.9 Strosberg,等[17] 2016 美国 2011-2015NRCS RAC 140 44/96 47(17~94) 30.3(17.1~68.8) a, c, d, e, f, g 2, 3, 4, 5, 8 TLC 97 31/66 47(17~82) 28.8(18.9~46.4)Su,等[16] 2016 中国 2014-2015NRCSRAC 51 18/33 53.6±15.5 23.6±3.8 a, c, d, f 1, 5, 9 TLC 63 23/40 50.9±13.8 24.6±3.1 Gustafson,等[20] 2015 美国 2010-2013NRCSRAC 38 8/30 48.0±14.0 30.0±5.0 a, d, h 1, 4 TLC 44 10/34 45.0±15.0 26.0±4.0 Chung,等[21] 2015 美国 2013-2015NRCSRAC 70 10/60 40.3±15.2 29.5±6.2 a, f, g 1, 2, 3, 10 TLC 70 13/57 47.6±17.2 32.4±7.4 Honaker,等[19] 2015 美国 2013-2014NRCSRAC 18 4/14 41.0±16.8 未报道 d 1, 3 TLC 40 11/29 43.6±15.1 Ayloo,等[22] 2014 芝加哥 2005-2012NRCS RAC 179 30/149 40.2 32.9±7.7 a, d, e, f 1, 2, 3, 4, 5, 11, 12 TLC 147 26/121 41.1 31.8±7.1 Buzad,等[24] 2013 美国 2012-2012NRCSRAC 20 7/13 47.8±14.9 27.1±4.7 c, d, e, g 1, 2, 5, 6 TLC 10 0/10 43.3±13.7 28.4±6.2 Gonzalez,等[23] 2013 美国 2012-2012NRCSRAC 166 35/131 51.6±15.9 29.4±6.2 c, d, f, g 1, 3, 4, 5, 6 TLC 169 40/129 44.5±14.3 29.1±5.6 Spinoglio,等[25] 2012 意大利 2011-2011NRCSRAC 25 5/20 54.2±17.1 23.7±3.9 d, f 3, 5 TLC 25 3/22 52.5±17.9 24.5±4.7 Jayaraman,等[26] 2009 加拿大 未报道 NRCSRAC 16 7/9 48.9 未报道 c, g 2, 4, 6, 13 TLC 20 6/14 53.7 Breitenstein,等[27] 2008 瑞士 2004-2006NRCSRAC 50 12/38 53.2±17.3 28.2±6.0 c, d, f 未报道TLC 50 13/37 51.7±15.9 27.7±8.4 Kalteis,等[28] 2007 奥地利 2002-2004NRCSRAC 72 未报道 55.0±18.0 27.4±3.6 a, c, f 1, 3 TLC 72 56.0±16.0 27.4±3.4 Kornprat,等[30] 2006 奥地利 2001-2003NRCSRAC 20 10/10 56(19~82) 28(21~40) a, d 2, 3 TLC 26 10/16 55(18~81) 26(19~43)Heemskerk,等[31] 2005 荷兰 2003-2004NRCSRAC 12 0/12 45(24~73) 未报道 b, c, f 3 TLC 12 1/11 46.5(19~77)Nio,等[32] 2004 荷兰 未报道 NRCSRAC 10 4/6 未报道 未报道 b 1, 3 LC 10 1/9 Ruurda,等[34] 2003 荷兰 未报道 NRCSRAC 10 2/8 46(29~72) 26(18~47) d 3, 7 TLC 10 2/8 54(24~87) 25(22~30)Giulianotti,等[9] 2003 意大利 2000-2002NRCSRAC 52 未报道 50.3±17.3 未报道 d, f 1, 9 TLC 315 52.5±19.0
表2 纳入RCT的质量评价表
Table 2 Quality assessment of the RCTs
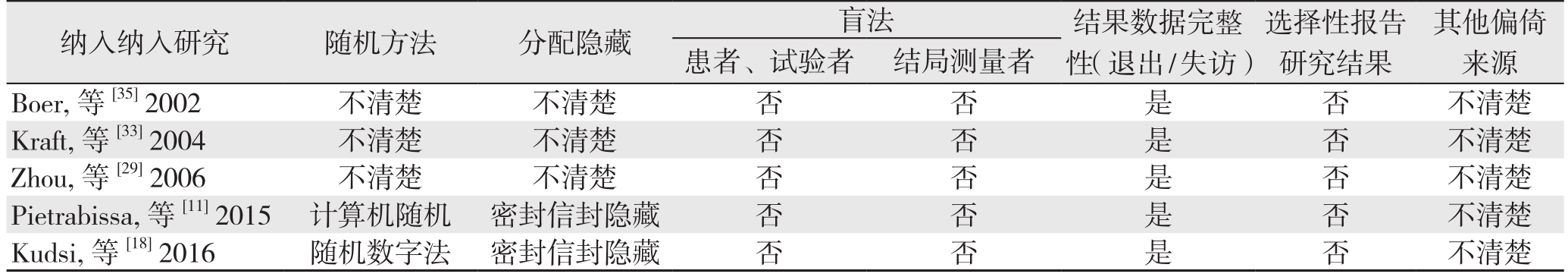
患者、试验者 结局测量者Boer, 等[35] 2002 不清楚 不清楚 否 否 是 否 不清楚Kraft, 等[33] 2004 不清楚 不清楚 否 否 是 否 不清楚Zhou, 等[29] 2006 不清楚 不清楚 否 否 是 否 不清楚Pietrabissa, 等[11] 2015 计算机随机 密封信封隐藏 否 否 是 否 不清楚Kudsi, 等[18] 2016 随机数字法 密封信封隐藏 否 否 是 否 不清楚纳入纳入研究 随机方法 分配隐藏 盲法 结果数据完整性(退出/失访)选择性报告研究结果其他偏倚来源
表 3 纳入NRCS的质量评价表
Table 3 Quality assessment of the NRCSs
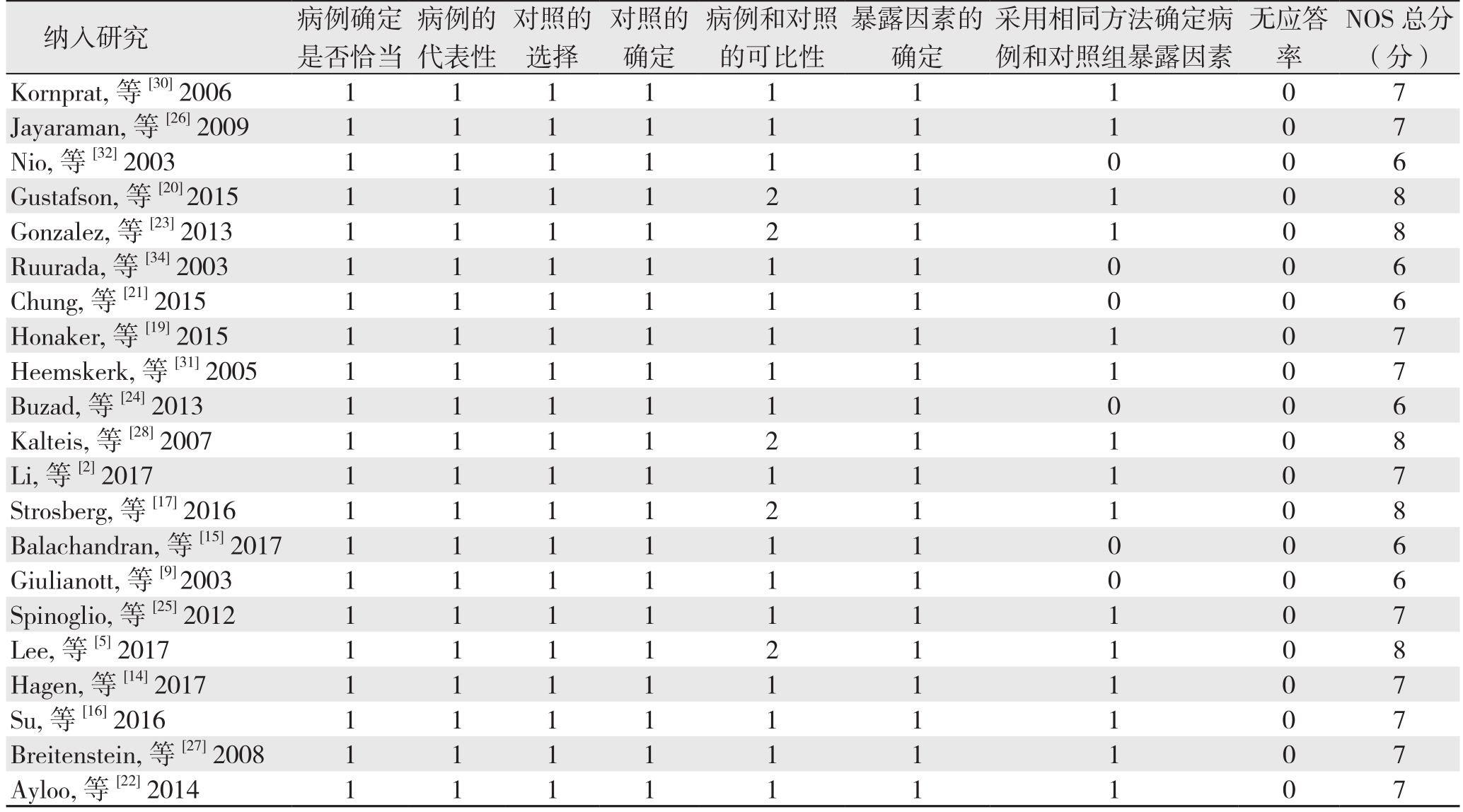
病例的代表性纳入研究 病例确定是否恰当对照的选择对照的确定病例和对照的可比性暴露因素的确定采用相同方法确定病例和对照组暴露因素无应答率NOS总分(分)Kornprat, 等[30] 2006 1 1 1 1 1 1 1 0 7 Jayaraman, 等[26] 2009 1 1 1 1 1 1 1 0 7 Nio, 等[32] 2003 1 1 1 1 1 1 0 0 6 Gustafson, 等[20] 2015 1 1 1 1 2 1 1 0 8 Gonzalez, 等[23] 2013 1 1 1 1 2 1 1 0 8 Ruurada, 等[34] 2003 1 1 1 1 1 1 0 0 6 Chung, 等[21] 2015 1 1 1 1 1 1 0 0 6 Honaker, 等[19] 2015 1 1 1 1 1 1 1 0 7 Heemskerk, 等[31] 2005 1 1 1 1 1 1 1 0 7 Buzad, 等[24] 2013 1 1 1 1 1 1 0 0 6 Kalteis, 等[28] 2007 1 1 1 1 2 1 1 0 8 Li, 等[2] 2017 1 1 1 1 1 1 1 0 7 Strosberg, 等[17] 2016 1 1 1 1 2 1 1 0 8 Balachandran, 等[15] 2017 1 1 1 1 1 1 0 0 6 Giulianott, 等[9] 2003 1 1 1 1 1 1 0 0 6 Spinoglio, 等[25] 2012 1 1 1 1 1 1 1 0 7 Lee, 等[5] 2017 1 1 1 1 2 1 1 0 8 Hagen, 等[14] 2017 1 1 1 1 1 1 1 0 7 Su, 等[16] 2016 1 1 1 1 1 1 1 0 7 Breitenstein, 等[27] 2008 1 1 1 1 1 1 1 0 7 Ayloo, 等[22] 2014 1 1 1 1 1 1 1 0 7
2.2 主要结局指标
2.2.1 中转开腹发生率 22个研究,包括4篇RCT[11, 18, 29, 35]和 18 篇 NRCS[2, 5, 14-17, 20-28, 30, 31, 34]报道了中转开腹发生率。异质性检验显示I2=36%,采用固定效应模型。其中11篇[5, 11, 18, 23-27, 31, 34-35]在RAC组和TLC均报道的是零事件发生率。Meta分析结果显示,RAC组的中转率小于LCS组(RR=0.60,95% CI=0.40~0.92, P=0.02)。亚组分析的结果显示,NRCS组与上述结果一致,RCT显示两组无差异(RCT:RR=1.00, 95% CI= 0.07~14.90,P=1.00;NRCS 组:RR=0.60, 95% CI= 0.39~0.91,P=0.02)(图2)。
2.2.2 术中并发症 13个研究,包括4篇RCT[11, 18, 29, 33]和9篇NRCS[14-15, 17, 19-20, 24-25, 31-32]报告了术中并发症,总共包括1 773例患者。异质性检验显示无明显异质性(I2=2%),采用固定效应模型。其中8项研究[15, 17-20,24-25,29]在RAC组和TLC组均报道的是零事件发生率。Meta分析结果显示,RAC组与TLC组的术中并发症发生率无明显差 异(RR=1.03,95% CI=0.66~1.61,P=0.88)。亚组分析结果显示,RCT组与NRCS组的结果一 致(RCT组:RR=0.90,95% CI=0.51~1.59,P=0.72;NRCS 组:RR=1.32, 95% CI=0.65~2.67,P=0.45)(图3)。
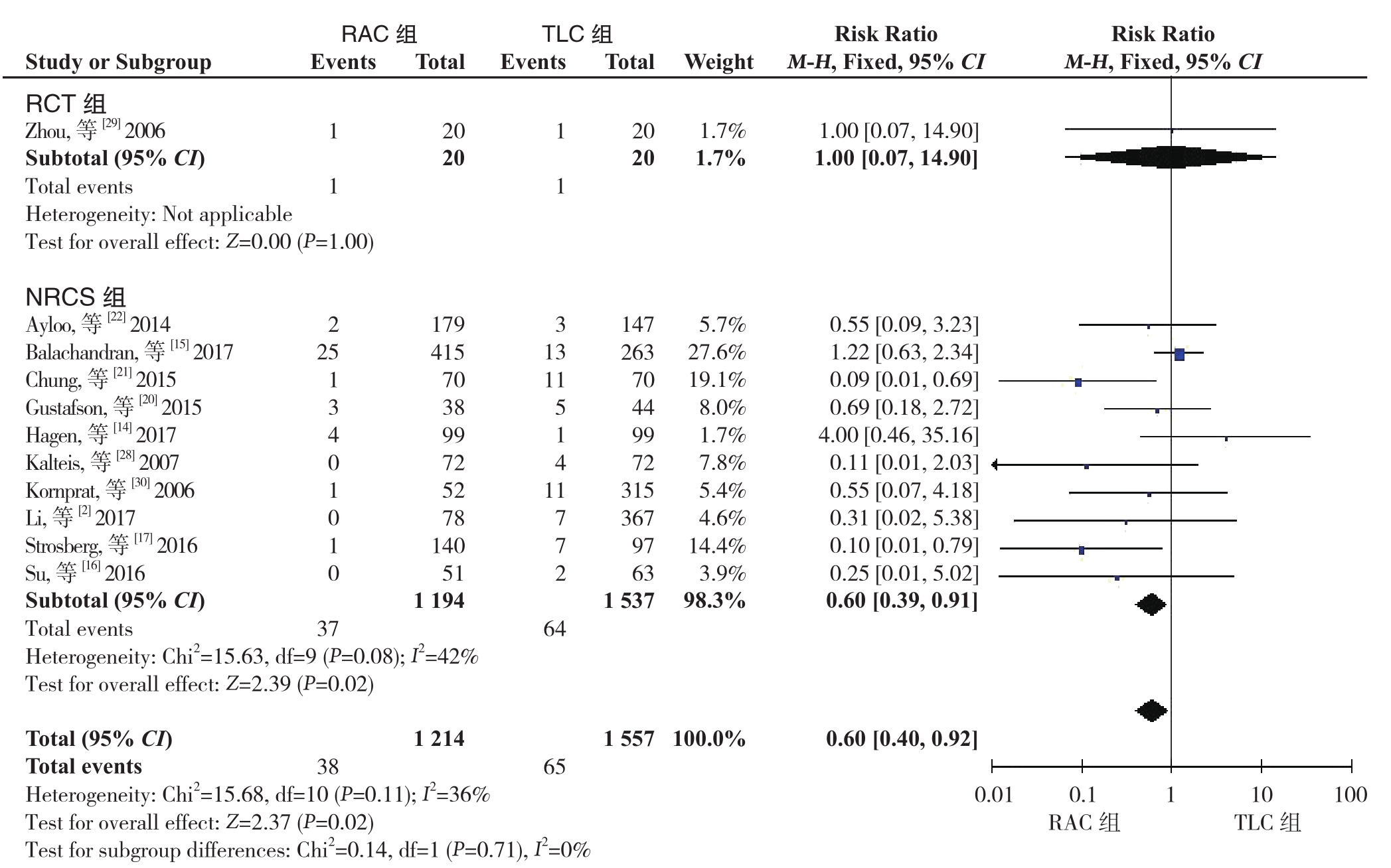
图2 RAC组和TLC组术中中转开腹率比较
Figure 2 Comparison of conversion rates between せC group and TLC group
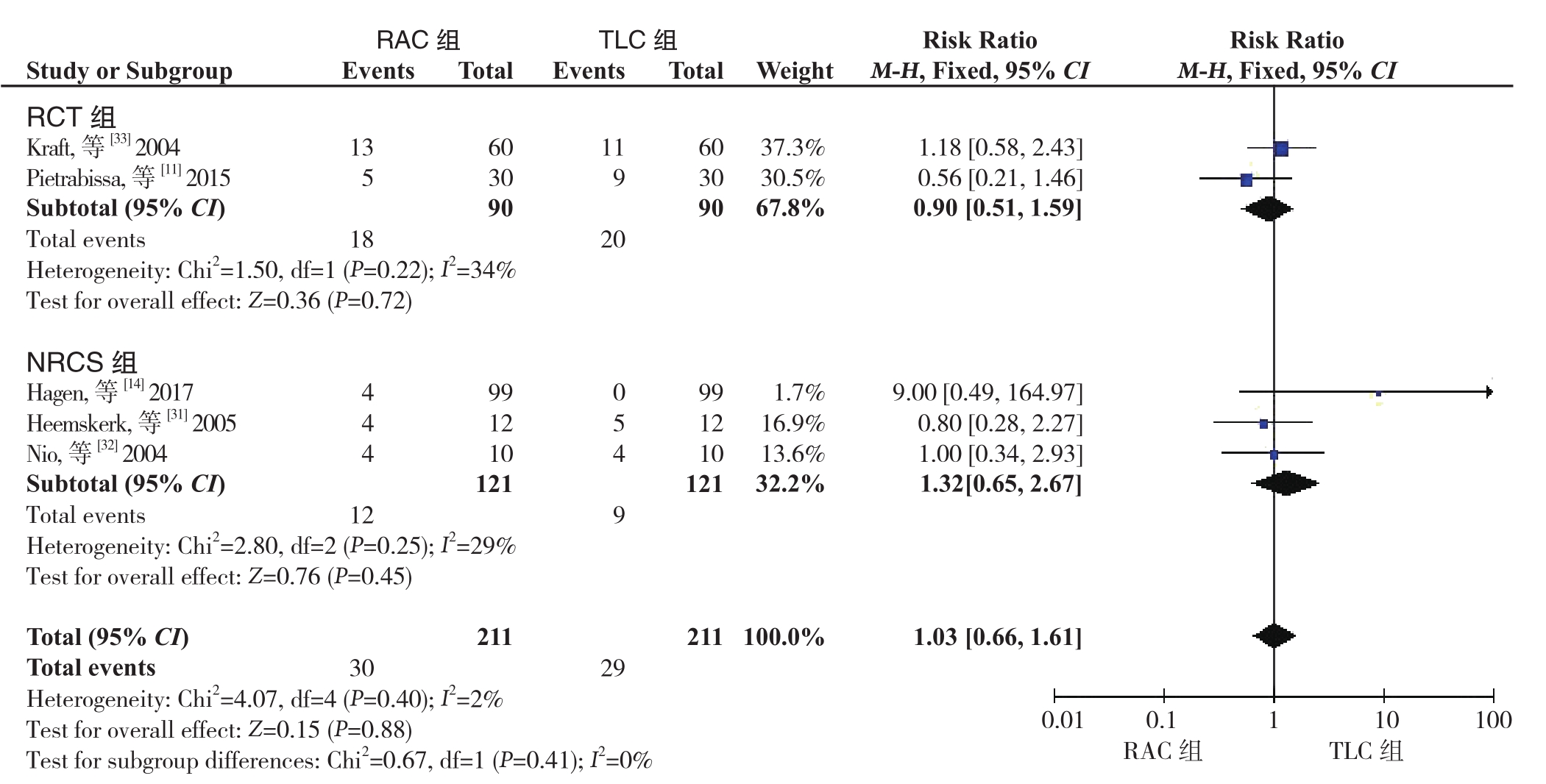
图3 RAC组和TLC组术中并发症比较
Figure 3 Comparison of intraoperative complications between RAC group and TLC group
2.2.3 术后并发症 16个研究,包括3篇RCT[11, 18, 29]和 13篇 NRCS[2, 14, 16-17, 20, 23-28, 31-32]报告了术后并发症的发生情况,总共包括2 051例患者。异质性检验显示无明显异质性(I2=29%),采用固定效应模型。其中4项研究[20, 25, 29, 32]在RAC组和TLC组均报道的是零事件发生率。Meta结果显示,RAC组与TLC组的术后并发症发生率无统计学差异(RR=0.68,95% CI=0.35~1.01,P=0.12)。 亚组分析结果显示,RCT组与NRCS组的结果一致(RCT 组:RR=1.91,95% CI=0.47~7.72,P=0.36;NRCS 组:RR=0.60,95% CI=0.35~1.01,P=0.05)(图4)。
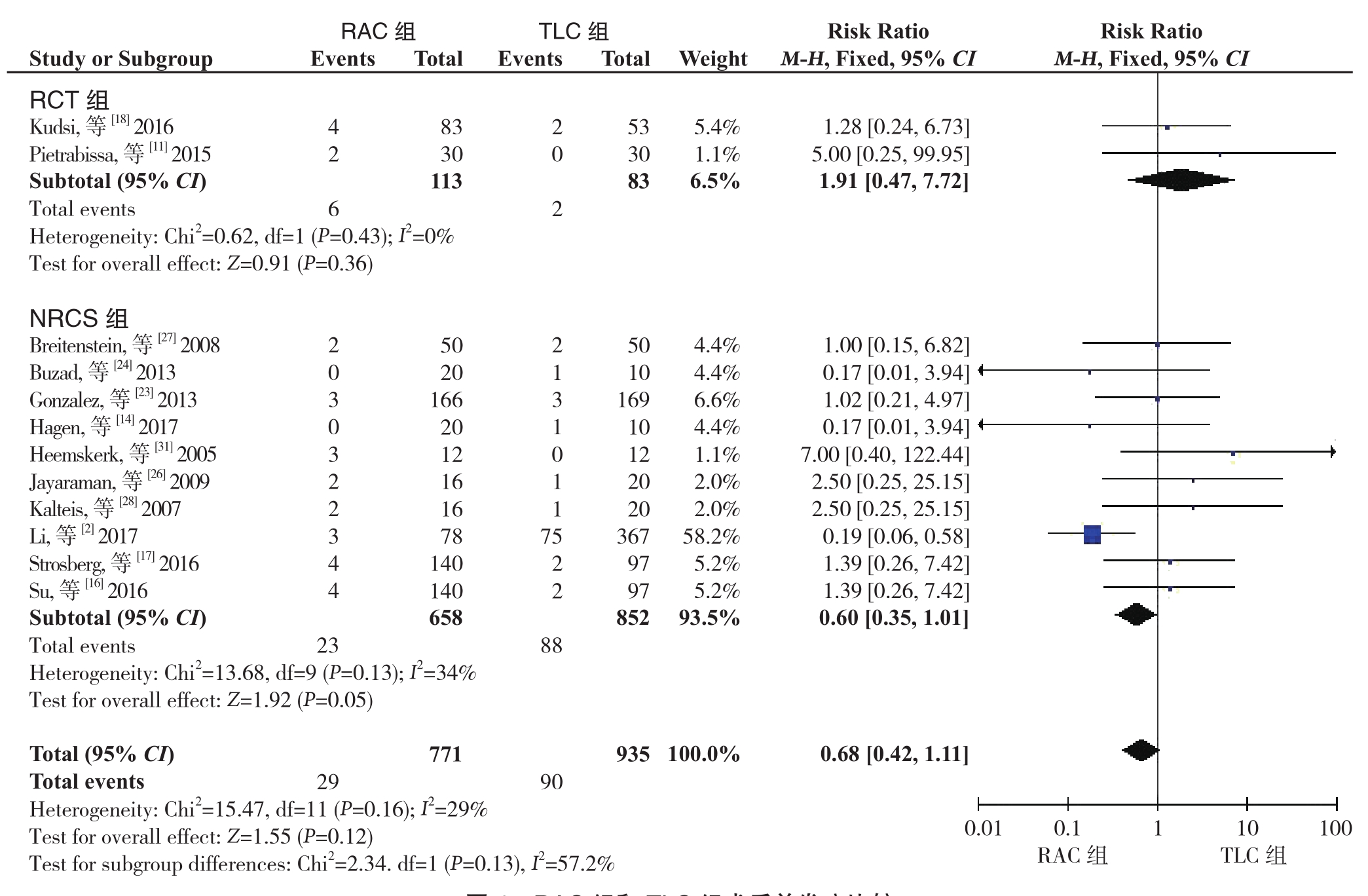
图4 RAC组和TLC组术后并发症比较
Figure 4 Comparison of postoperative complications between RAC group and TLC group
2.3 次要结局指标
2.3.1 手术时间 总共21个研究,包括5篇RCT[11, 18, 29, 33, 35]和 16 篇 NRCS[2, 5, 9, 14-17, 19-20, 22-25, 27, 30, 34]报告了手术时间。异质性检验显示存在异质性(I2=94%),采用随机效应模型。Meta分析结果显示,RAC组的手术时间比TLC组更长(MD=13.14,95% CI=4.79~21.50,P=0.002)。亚组分析结果显示,RCT组与NRCS组的结果一致(RCT 组:MD=12.04,95% CI=7.26~16.83,P<0.00001;NRCS 组:MD=13.78,95% CI=3.29~24.26,P=0.01)(图 5)。
2.3.2 术中失血量 5个研究,包括2篇RCT[18, 29]和3篇NRCS[17, 22, 24]报告了术中出血量。异质性检验显示无明显异质性(I2=0%),采用固定效应模型。Meta分析结果显示,RAC组与TLC组的术中失血量无统计学差异,亚组分析结果显示RCT组与NRCS组的结果一致(RCT组:MD=-1.07,95% CI=-7.25~5.11,P=0.73;NRCS 组:MD=-3.10, 95% CI=-7.40~1.19,P=0.16)(图 6)。
2.3.3 住院天数 17个研究,包括3篇RCT[11, 18, 29]和14篇NRCS[2, 5, 9, 14-17, 21-23, 25, 27-28, 31]报告了住院天数。异质性检验显示存在异质性(I2=92%),采用随机效应模型。Meta分析结果显示,RAC组与TLC组的术后住院天数无统计学差异,亚组分析结果显示RCT组与NRCS组的结果一致(RCT组:MD=0.05,95% CI=-0.10~0.21,P=0.49;NRCS组:MD=-0.27,95% CI=-0.61~0.08,P=0.13)(图7)。
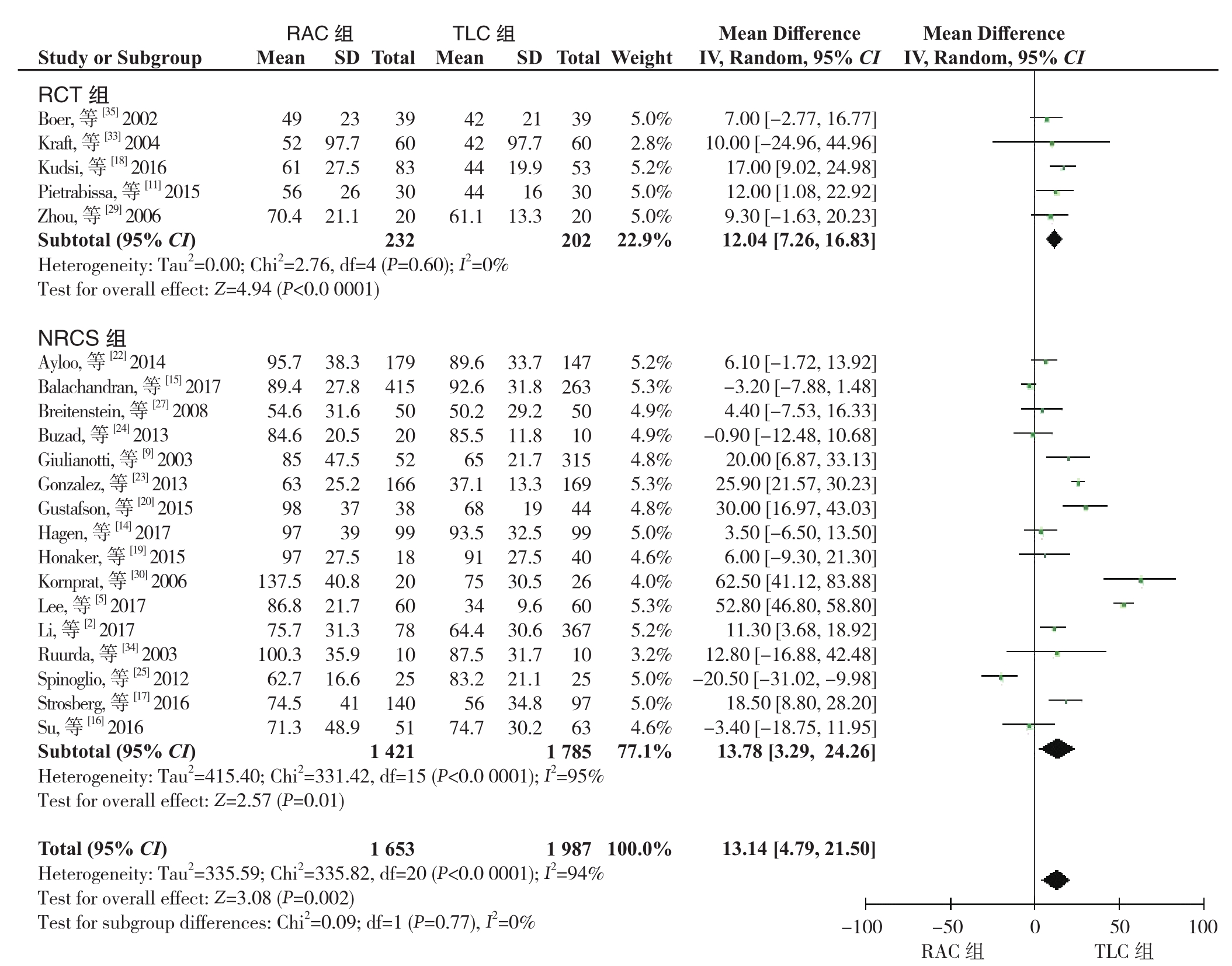
图5 RAC组和TLC组手术时间比较
Figure 5 Comparison of operative time between RAC group and TLC group
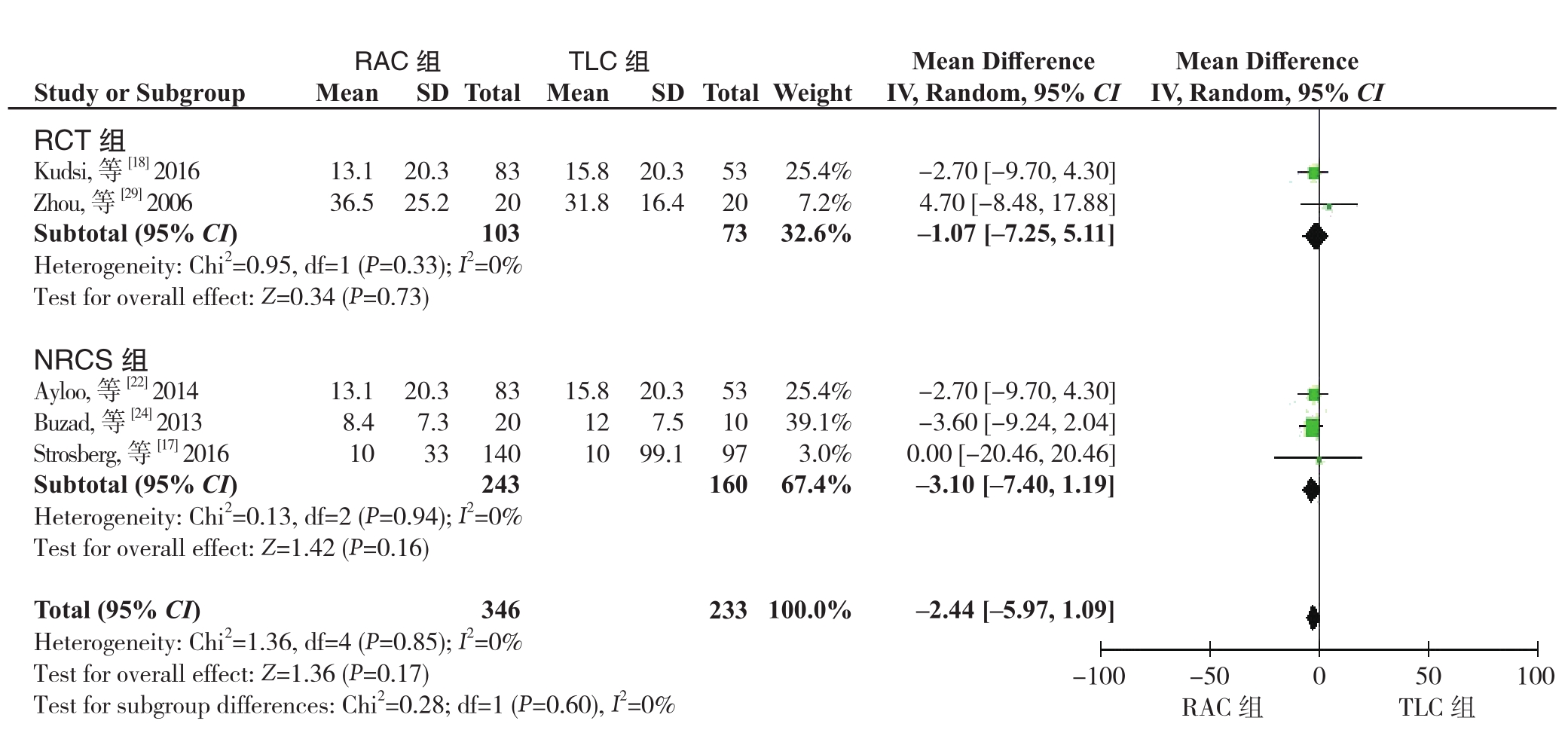
图6 RAC组和TLC组术中失血量比较
Figure 6 Comparison of intraoperative blood loss between RAC group and TLC group
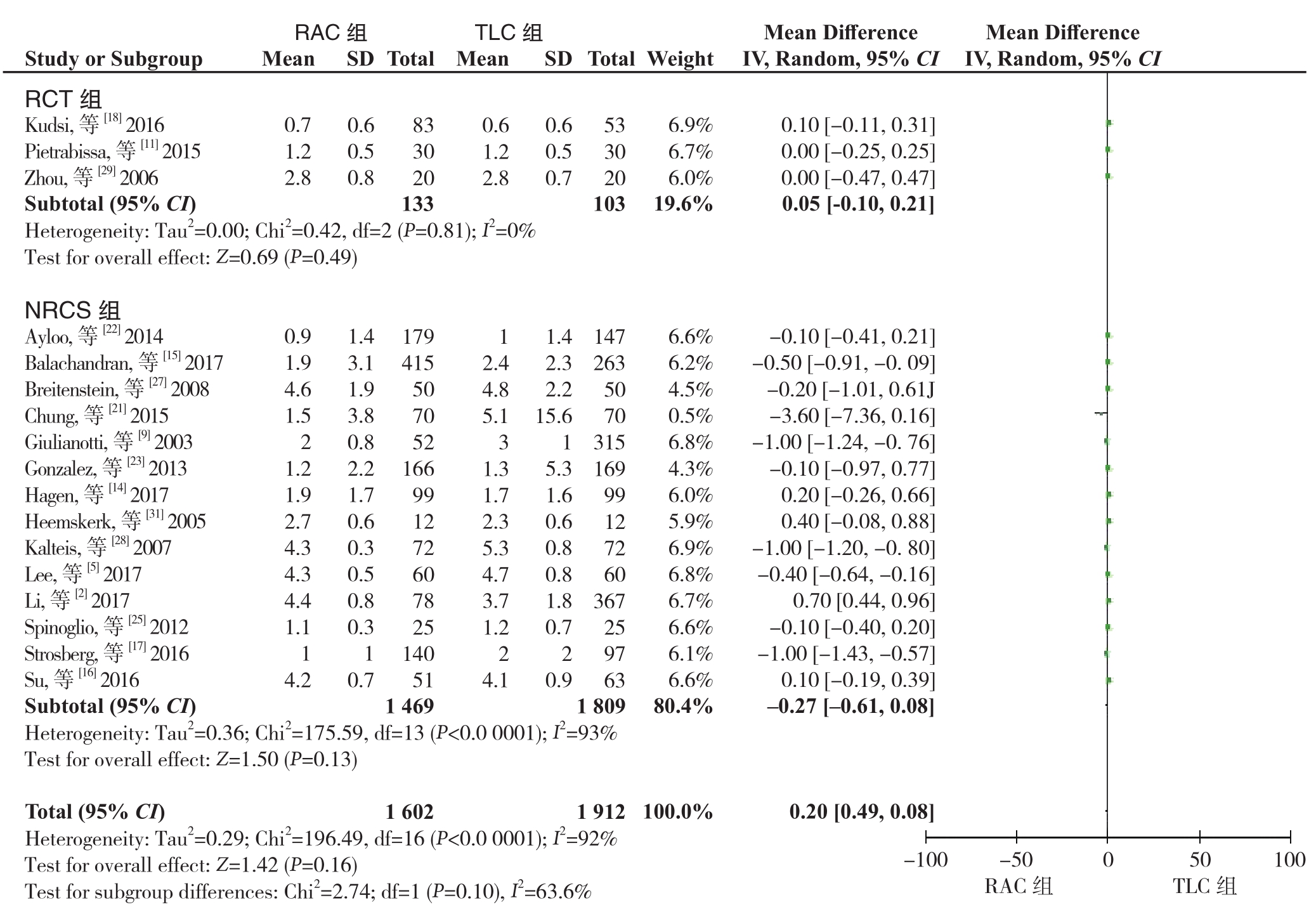
图7 RAC组和TLC组住院天数比较Figure
7 Comparison of length of hospitalization between RAC group and TLC group
2.3.4 30 d再入院率 总共6篇NRCS[15, 17, 21, 23-25]报告了30 d再入院率,异质性检验显示无明显异质性(I2=0%),采用固定效应模型。其中1篇[25]在RAC组和TLC组均报道的是零事件发生率。Meta分析结果显示,RAC组和TLC组的30 d再入院率没有统计学差异(RR=1.18,95% CI=0.61~2.29,P=0.62)(图8)。
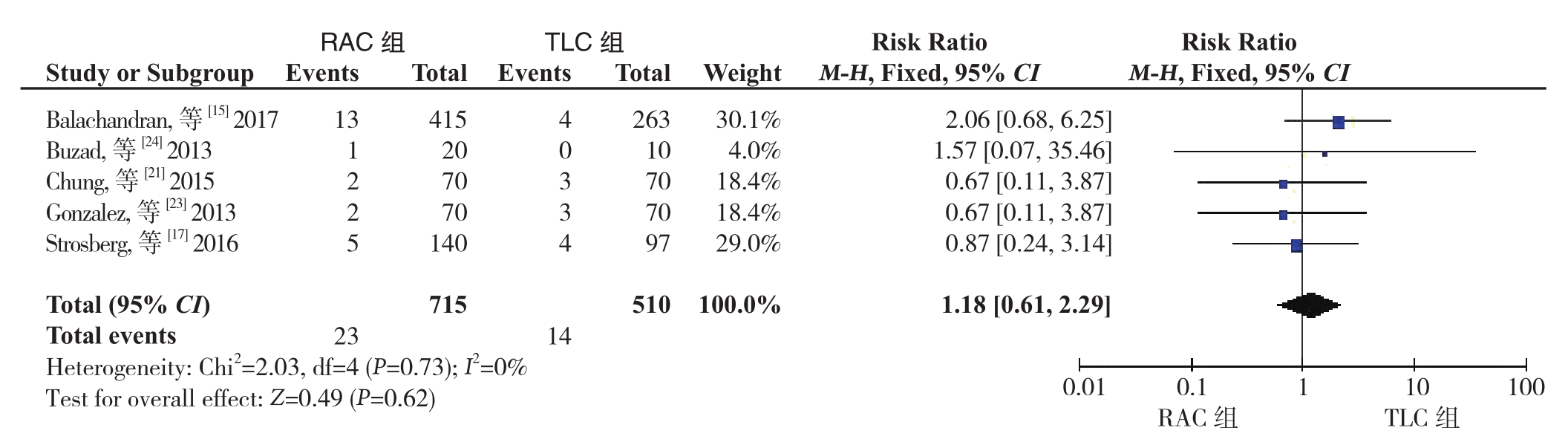
图8 RAC组和TLC组30 d再入院率比较
Figure 8 Comparison of 30 d readmission rates between RAC group and TLC group
2.3.5 切口疝发生率 7项研究,包括1篇RCT[11]和6篇NRCS[2, 14, 15, 20, 25-26]报告了切口疝发生率,总共包括1 549例患者。异质性检验显示无明显异质性(I2=0%),采用固定效应模型。其中1项研究[25]在RAC组和TLC组均报道的是零事件发生率。Meta分析结果显示,RAC组的切口疝发生 率 大 于 TLC组(RR=3.59,95% CI=1.77~7.28,P=0.0004)。亚组分析的结果与上述结果一致(RCT组:RR=7.00,95% CI=0.38~129.93,P=0.19;NRCS组:RR=3.41,95% CI=1.64~7.09,P=0.001)(图 9)。
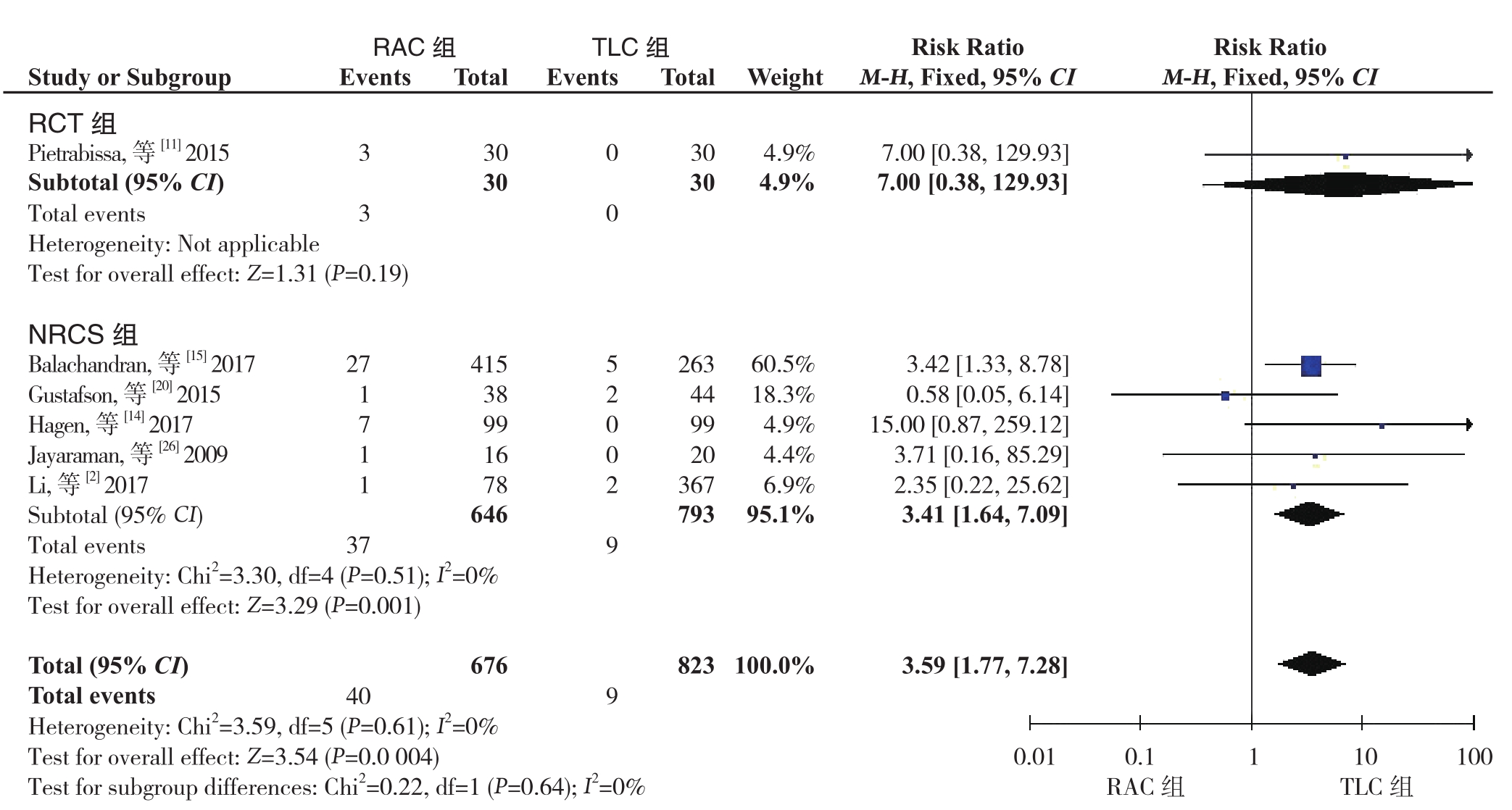
图9 RAC组和TLC组术后切口疝发生率比较
Figure 9 Comparison of incisional hernias rates between RAC group and TLC group
2.4 异质性及敏感性分析
当I2>50%且P<0.5,即认为有实质异质性。本研究中手术时间和住院天数存在实质异质性(I2>50%,P<0.5)。引起手术时间异质性高的可能原因之一是纳入的研究对手术时间的定义不统一,通过仔细阅读文献发现有4篇文献[15, 19, 24, 30]将RAC组的手术时间定义从连接机器人设备至关腹腔所用的时间,而其他研究都将手术时间定义为从切皮至关腹腔所用的时间。在排除4篇文献后再进行Meta分析发现异质性仍高且结果未发生变化(MD=13.06,95% CI=4.16~21.96,P=0.02,I2=93%)。此外,在排除非随机对照研究中NOS评分<7分的研究进行Meta分析发现结果未发生明显变化,说明该结果的稳定性较好。关于住院天数本研究纳入的文献只有1篇将住院天数定义为从入院至出院的总时间,其余研究未明确报道。根据NOS评分选取7分及以上的研究进行Meta分析发现RAC组的住院时间略短(MD=-0.24,95% CI=-0.33~-0.14,P<0.05,I2=91%),说明该结果的稳定性较差。然而,并未找到异质性高的原因。
2.5 发表偏倚评估
采用Egger检验来评估4个结局指标的发表偏倚。通过做Egger检验得出手术时间、住院时间、中转率、术后并发症的P值分别为0.795、0.805、0.243、0.411。因此,纳入的研究中没有发现明显的发表偏倚存在。
3 讨 论
机器人辅助手术作为一种新兴的技术,目前正在许多外科领域被广泛应用[6]。本Meta的结果显示与TLC相比,RAC组手术时间较长和切口疝发生率较高,但术中开腹率较低。而在术中并发症、术后并发症、再入院率、住院时间、术中失血量等方面两组技术之间均无统计学差异。
中转率是个比较重要的结局指标,本Meta分析表明RAC组的中转开腹率低于TLC组,该结论与已发表的Meta分析的结果不一致[10]。一般引起中转开腹的原因是血管损伤导致大出血、肥胖、器械故障等[36]。机器人辅助技术能在高清的术野中较好的显露血管,这可能是RAC组中转开腹率较低的原因之一。有研究[37]表明在急性胆囊炎的微创手术中机器人组的中转率(0.76%)明显低于腹腔镜组(9.57%)。
本Meta分析表明RAC组的平均手术时间平均比TLC组长13.14 min,这与以前发表的Meta分析的结果不一致[10]。本研究纳入了更多的研究且RCT组与NRCS组的结果一致;因此,本研究的结果更可靠。RAC手术时间长的可能原因有:首先,机器人程序更复杂,需要较多的时间进行安装和对接以及在控制台花费较长的时间[2, 5]。其次,由于缺乏触觉反馈,即使是经验丰富的外科医生也只能通过视觉分析来估计器械对组织的作用力,这在一定程度上延长了手术时间[38]。最后,机器人手术开展时间短、外科大夫的经验相对不足,这也可能造成手术时间长的一个关键环节。虽然RAC组的手术时间长十几分钟,但这可能不具有实际的临床意义,这是一种可接受的差异。Hourmont等[39]表明随着外科医生经验的增加,机器人组的手术时间有缩短的趋势。因此,进一步探索RAC和尽快跨过其学习曲线是很有必要的。
本Meta分析表明术中并发症、术后并发症在两种技术间无统计学差异,除了切口疝发生率在机器人组较高。以前的Meta分析表明所有的并发症包括切口疝发生率在两组技术间均无差异[10]。而本研究得出切口疝发生率在机器人组较高;切口疝发生率高的原因可以解释为:在单孔机器人胆囊切除(SSRC)术中,切口较大以及机器人系统对腹部的牵拉容易造成腹壁的创伤[14]。在本Meta分析的大多数研究中,机器人用的是单孔操作而腹腔镜组以传统多孔腹腔镜胆囊切除术(CMLC)居多,这很可能是机器人组切口疝发生率高的原因之一[40]。
关于住院天数和术中失血量,本研究表明两种技术之间并无统计学差异。理论上讲,机器人手术是一种更精确的技术,可以减少住院时间和术中失血量。这些优点在结直肠、妇科和减重手术中得到了一致的认可[41-43]。然而,良性胆囊疾病的手术可能相对简单,并不能很好地体现机器人手术在复杂精细手术中的优势。目前,机器人辅助腔镜技术在胆囊切除术中的优势仍然存在争议,虽然这项技术是安全的,但是并没有提供明显的优势。
本Meta分析的优势:⑴ 纳入了较多的研究以增加样本数量,并详细提取所有可用的数据;⑵ 合并了所有的RCT和NRCS,并分别讨论其结果。此外,该研究也存在一些局限性:一方面,大多数研究来自观察性研究,研究的样本量差异较大,可能存在一定的偏倚,这对结果的解释存在一定的挑战性;另一方面,部分结局指标的异质性很高,可能原因是每个研究中对结局指标的定义不统一、机器人型号不同以及患者的疾病不一样导致的。然而,目前研究中提供的数据不足以进行亚组分析,有待未来的研究提供数据支持。
综上所述,当前证据表明,RAC组的手术时间较长、切口疝发生率较高,但术中中转开腹率较低。其他结局指标RAC组与TLC组间无统计学差异,提示RAC在良性胆囊疾病手术中并没有明显的优势,它与TLC有着相似的安全性和有效性。受纳入研究的质量限制,上述结论尚需高质量的前瞻性RCT来予以验证。
[1]Reynolds W Jr.The first laparoscopic cholecystectomy[J]. JSLS, 2001,5(1)∶89-94.
[2]Li YP, Wang SN, Lee KT. Robotic versus conventional laparoscopic cholecystectomy∶ A comparative study of medical resource utilization and clinical outcomes[J]. Kaohsiung J Med Sci, 2017, 33(4)∶201-206.doi∶ 10.1016/j.kjms.2017.01.010.
[3]夏永红. 腹腔镜胆囊切除术和开腹胆囊切除术后并发症发生率的比较[J]. 中国普通外科杂志, 2012, 21(8)∶1010-1012.Xia YH. Comparison of incidences of postoperative complications of laparoscopic and open cholecystectomy[J]. Chinese Journal of General Surgery, 2012, 21(8)∶1010-1012.
[4]Kim HJ, Choi GS, Park JS, et al. Comparison of surgical skills in laparoscopic and robotic tasks between experienced surgeons and novices in laparoscopic surgery∶ an experimental study[J]. Ann Coloproctol, 2014, 30(2)∶71-76. doi∶ 10.3393/ac.2014.30.2.71.
[5]Lee EK, Park E, Oh WO, et al. Comparison of the outcomes of robotic cholecystectomy and laparoscopic cholecystectomy[J]. Ann Surg Treat Res, 2017, 93(1)∶27-34. doi∶ 10.4174/astr.2017.93.1.27.
[6]Maeso S, Reza M, Mayol JA, et al. Efficacy of the Da Vinci surgical system in abdominal surgery compared with that of laparoscopy∶ a systematic review and meta-analysis[J]. Ann Surg, 2010, 252(2)∶254-262. doi∶ 10.1097/SLA.0b013e3181e6239e.
[7]周汉新, 郭跃华, 余小舫, 等. Zeus手术机器人胆囊切除术与常规腹腔镜胆囊切除术的对比研究[J]. 中华普通外科杂志, 2005,20(6)∶341-343. doi∶10.3760/j.issn∶1007-631X.2005.06.005.Zhou HX, Guo YH, Yu XF, et al. Zeus robot-assisted laparoscopic cholecystectomy in comparison with manual laparoscopic cholecystectomy[J]. Zhong Hua Pu Tong Wai Ke Za Zhi, 2005,20(6)∶341-343. doi∶10.3760/j.issn∶1007-631X.2005.06.005.
[8]Heemskerk J, Zandbergen HR, Keet SW, et al. Relax, it's just laparoscopy! A prospective randomized trial on heart rate variability of the surgeon in robot-assisted versus conventional laparoscopic cholecystectomy[J]. Dig Surg, 2014, 31(3)∶225-232. doi∶10.1159/000365580.
[9]Giulianotti PC, Coratti A, Angelini M, et al. Robotics in general surgery∶ personal experience in a large community hospital[J]. Arch Surg, 2003, 138(7)∶777-784. doi∶ 10.1001/archsurg.138.7.777.
[10]Huang Y, Chua TC, Maddern GJ, et al. Robotic cholecystectomy versus conventional laparoscopic cholecystectomy∶ A metaanalysis[J]. Surgery, 2017, 161(3)∶628-636. doi∶ 10.1016/j.surg.2016.08.061.
[11]Pietrabissa A, Pugliese L, Vinci A, et al. Short-term outcomes of single-site robotic cholecystectomy versus four-port laparoscopic cholecystectomy∶ a prospective, randomized, double-blind trial[J].Surg Endosc, 2016, 30(7)∶3089-3097. doi∶ 10.1007/s00464-015-4601-3.
[12]Higgins JP, Altman DG, Gøtzsche PC, et al. The Cochrane Collaboration's tool for assessing risk of bias in randomised trials J].BMJ, 2011, 343∶d5928. doi∶ 10.1136/bmj.d5928.
[13]Wells GA, Shea B, O'Connell D, et al. The Newcastle-Ottawa Scale(NOS) for assessing the quality of nonrandomised studies in metaanalyses[J]. Available from∶ URL∶ http∶//www.ohri.ca/programs/clinical_epidemiology/oxford.htm [cited 2009 Oct 19].
[14]Hagen ME, Balaphas A, Podetta M, et al. Robotic single-site versus multiport laparoscopic cholecystectomy∶ a case-matched analysis of short- and long-term costs[J]. Surg Endosc, 2018, 32(3)∶1550-1555.doi∶ 10.1007/s00464-017-5843-z.
[15]Balachandran B, Hufford TA, Mustafa T, et al. A Comparative Study of Outcomes Between Single-Site Robotic and Multi-port Laparoscopic Cholecystectomy∶ An Experience from a Tertiary Care Center[J]. World J Surg, 2017, 41(5)∶1246-1253. doi∶ 10.1007/s00268-016-3799-0.
[16]Su WL, Huang JW, Wang SN, et al. Comparison study of clinical outcomes between single-site robotic cholecystectomy and single incision laparoscopic cholecystectomy[J]. Asian J Surg, 2016,40(6)∶424-428. doi∶ 10.1016/j.asjsur.2016.03.005.
[17]Strosberg DS, Nguyen MC, Muscarella P 2nd, et al. A retrospective comparison of robotic cholecystectomy versus laparoscopic cholecystectomy∶ operative outcomes and cost analysis[J]. Surg Endosc, 2016, 31(3)∶1436-1441. doi∶ 10.1007/s00464-016-5134-0.
[18]Kudsi OY, Castellanos A, Kaza S, et al. Cosmesis, patient satisfaction,and quality of life after da Vinci Single-Site cholecystectomy and multiport laparoscopic cholecystectomy∶ short-term results from a prospective, multicenter, randomized, controlled trial[J]. Surg Endosc,2017, 31(8)∶3242-3250. doi∶ 10.1007/s00464-016-5353-4.
[19]Honaker MD, Paton BL, Stefanidis D, et al. Can robotic surgery be done efficiently while training residents?[J]. J Surg Educ, 2015,72(3)∶377-380. doi∶ 10.1016/j.jsurg.2014.11.008.
[20]Gustafson M, Lescouflair T, Kimball R, et al. A comparison of robotic single-incision and traditional single-incision laparoscopic cholecystectomy[J]. Surg Endosc, 2016, 30(6)∶2276-2280. doi∶10.1007/s00464-015-4223-9.
[21]Chung PJ, Huang R, Policastro L, et al. Single-Site Robotic Cholecystectomy at an Inner-City Academic Center[J]. JSLS, 2015,19(3). pii∶ e2015.00033. doi∶ 10.4293/JSLS.2015.00033.
[22]Ayloo S, Roh Y, Choudhury N. Laparoscopic versus robot-assisted cholecystectomy∶ A retrospective cohort study[J]. Int J Surg, 2014,12(10)∶1077-1081. doi∶ 10.1016/j.ijsu.2014.08.405.
[23]Gonzalez AM, Rabaza JR, Donkor C, et al. Single-incision cholecystectomy∶ a comparative study of standard laparoscopic,robotic, and SPIDER platforms[J]. Surg Endosc, 2013, 27(12)∶4524-4531. doi∶ 10.1007/s00464-013-3105-2.
[24]Buzad FA, Corne LM, Brown TC, et al. Single-site robotic cholecystectomy∶ Efficiency and cost analysis[J]. Int J Med Robot,2013, 9(3)∶365-370. doi∶ 10.1002/rcs.1507.
[25]Spinoglio G, Lenti LM, Maglione V, et al. Single-site robotic cholecystectomy (SSRC) versus single-incision laparoscopic cholecystectomy (SILC)∶ comparison of learning curves. First European experience[J]. Surg Endosc, 2012, 26(6)∶1648-1655. doi∶10.1007/s00464-011-2087-1.
[26]Jayaraman S, Davies W, Schlachta CM. Getting started with robotics in general surgery with cholecystectomy∶ the Canadian experience [J].Can J Surg, 2009, 52(5)∶374-378.
[27]Breitenstein S, Nocito A, Puhan M, et al. Robotic-assisted versus laparoscopic cholecystectomy∶ outcome and cost analyses of a casematched control study[J]. Ann Surg, 2008, 247(6)∶987-993. doi∶10.1097/SLA.0b013e318172501f.
[28]Kalteis M, Pistrich R, Schimetta W, et al. Laparoscopic cholecystectomy as solo surgery with the aid of a robotic camera holder∶ A case-control study[J]. Surg Laparosc Endosc Percutan Tech, 2007, 17(4)∶277-282. doi∶ 10.1097/SLE.0b013e31806030ae.
[29]Zhou HX, Guo YH, Yu XF, et al. Zeus robot-assisted laparoscopic cholecystectomy in comparison with conventional laparoscopic cholecystectomy[J]. Hepatobiliary Pancreat Dis Int, 2006, 5(1)∶115-118.
[30]Kornprat P, Werkgartner G, Cerwenka H, et al. Prospective study comparing standard and robotically assisted laparoscopic cholecystectomy[J]. Langenbecks Arch Surg, 2006, 391(3)∶216-221.doi∶ 10.1007/s00423-006-0046-4.
[31]Heemskerk J, van Dam R, van Gemert WG, et al. First results after introduction of the four-armed da Vinci Surgical System in fully robotic laparoscopic cholecystectomy[J]. Dig Surg, 2005, 22(6)∶426-431. doi∶ 10.1159/000091445.
[32]Nio D, Bemelman WA, Busch OR, et al. Robot-assisted laparoscopic cholecystectomy versus conventional laparoscopic cholecystectomy∶a comparative study[J]. Surg Endosc, 2004, 18(3)∶379-382. doi∶10.1007/s00464-003-9133-6.
[33]Kraft BM, Jäger C, Kraft K, et al. The AESOP robot system in laparoscopic surgery∶ increased risk or advantage for surgeon and patient?[J]. Surgical endoscopy, 2004, 18(8)∶1216-1223. doi∶10.1007/s00464-003-9200-z.
[34]Ruurda JP, Visser PL, Broeders IA. Analysis of procedure time in robot-assisted surgery∶ comparative study in laparoscopic cholecystectomy[J]. Comput Aided Surg, 2003, 8(1)∶24-29.
[35]den Boer KT, Bruijn M, Jaspers JE, et al. Time-action analysis of instrument positioners in laparoscopic cholecystectomy[J]. Surg Endosc, 2002, 16(1)∶142-147. doi∶ 10.1007/s004640090127.
[36]冯一浮, 莫经刚, 陈建辉, 等. 急性胆囊炎腹腔镜胆囊切除术中转开腹相关风险因素的分析[J]. 中国普通外科杂志, 2016,25(2)∶286-290. doi∶10.3978/j.issn.1005-6947.2016.02.022.Feng YF, Mo JG, Chen JH, et al. Analysis of factors related to conversion from laparoscopic cholecystectomy to laparotomy for acute cholecystitis[J]. Chinese Journal of General Surgery, 2016, 25(2)∶286-290. doi∶10.3978/j.issn.1005-6947.2016.02.022.
[37]Gangemi A, Danilkowicz R, Elli FE, et al. Could ICG-aided robotic cholecystectomy reduce the rate of open conversion reported with laparoscopic approach? A head to head comparison of the largest single institution studies[J]. J Robot Surg, 2017, 11(1)∶77-82. doi∶10.1007/s11701-016-0624-6.
[38]Giulianotti PC. Why I think the robot will be the future for laparoscopic cholecystectomies[J]. Surgery, 2016, 161(3)∶637-638.doi∶ 10.1016/j.surg.2016.11.003.
[39]Hourmont K, Chung W, Pereira S, et al. Robotic versus telerobotic laparoscopic cholecystectomy∶ duration of surgery and outcomes[J].Surg Clin North Am, 2003, 83(6)∶1445-1462. doi∶ 10.1016/S0039-6109(03)00167-1.
[40]Marks JM, Phillips M S, Tacchino R, et al. Single-incision laparoscopic cholecystectomy is associated with improved cosmesis scoring at the cost of significantly higher hernia rates∶ 1-year results of a prospective randomized, multicenter, single-blinded trial of traditional multiport laparoscopic cholecystectomy vs single-incision laparoscopic cholecystectomy[J]. J Am Coll Surg, 2013, 216(6)∶1037-1047. doi∶ 10.1016/j.jamcollsurg.2013.02.024.
[41]Ind T, Laios A, Hacking M, et al. A comparison of operative outcomes between standard and robotic laparoscopic surgery for endometrial cancer∶ A systematic review and meta-analysis[J]. Int J Med Robot,2017, 13(4). doi∶ 10.1002/rcs.1851.
[42]Chang YS, Wang JX, Chang DW. A meta-analysis of robotic versus laparoscopic colectomy[J]. J Surg Res, 2015, 195(2)∶465-474. doi∶10.1016/j.jss.2015.01.026.
[43]Buchs NC, Morel P, Azagury DE, et al. Laparoscopic versus robotic Roux-en-Y gastric bypass∶ lessons and long-term follow-up learned from a large prospective monocentric study[J]. Obes Surg, 2014,24(12)∶2031-2039. doi∶ 10.1007/s11695-014-1335-6.